Согласно единой Международной классификации болезней (МКБ-10), цистит стоит в первой строке реестра заболеваний системы мочевыделения под кодовым номером – 30,0. Учитывая разнообразные формы его проявления, они зашифрованы дополнительной цифрой. К примеру, гранулярный цистит, особенности развития которого рассмотрим ниже, обозначен в классификации МКБ-10 под кодом — №30,8 в категории «циститы другие».

Содержание
Особенности развития цистита гранулярной формы
Сами по себе, воспалительные процессы в мочевом пузыре уже давно ни у кого не вызывают удивления и особого беспокойства, так как заболевание довольно быстро и успешно поддается излечению. Но следует отметить, что возможно это, лишь при двух непременных условиях – своевременном лечении и соблюдении всех врачебных рекомендаций.
Не многие заболевания характеризуются разнообразием морфологических форм, как при цистите. Его хроническое течение способно проявляться совершенно неожиданными формами поражения тканевой структуры моче-пузырного органа, одна из которых, носит название – гранулематозный цистит и характеризуется:
- пассивным гиперемированным процессом в тканевой структуре МП;
- проявлением выраженных экссудативно-пролиферативных изменений;
- обильными процессами гранулярных высыпаний на слизистых тканях резервуарной полости пузыря.
Переход хронического воспаления из пассивной стадии в прогрессирующую, вызывает в МП (особенно в зоне моче-пузырного треугольника, в устьях его обоих мочеточников и внутрипузырных их отделах) процессы диффузной инфильтрации в тканях пузырной оболочки с формированием фибринозных и гранулематозных образований. Что приводит в дальнейшем, к развитию склеротических изменений и частичной атрофии мышечных тканей (детрузора).
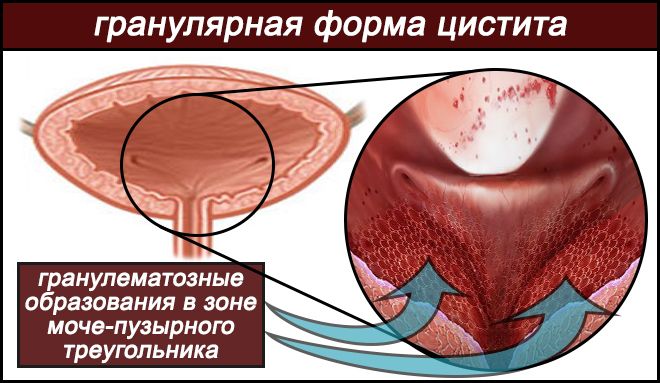
Частота воспалительных процессов именно в этих зонах, обусловлена происхождением их тканевой структуры (развивается из ранней зародышевой ткани – мезодермы), которая особенна чувствительна к бактериям и проявляет к ним высокую фагоцитарную активность.
Она первая реагирует на раздражитель, развитием воспалительных реакций во всех слоях тканевой оболочки (слизистая, подслизистая, мышечная) и распадом ее на множественные зернистые (образование ямок) слои, лимфоидной (фиброзной) и гистиоцитарной (уплотнение тканей в воспалительном очаге) инфильтрацией.
Патологические структурные изменения в тканях этих зон усугубляет скопление урины в зернистых тканевых полостях, где из-за сниженного фагоцитоза уротелия идет бурный процесс бактериального размножения.
Причины развития патологии
У 40% пациентов, согласно исследованиям, грануляционный цистит является следствием поражения палочковидной кишечной бактерии (E. Coli), в остальных случаях, в роли возбудителей выступают – кокковые представители, клебсиелла и иные ассоциации микробов.
Наиболее благоприятное время развития заболевания обусловлено определенными периодами жизни:
- наибольший риск развития гранулярного цистита у детей отмечается до 5 летнего возраста, когда рецепторное взаимодействие МП с ЦНС еще несостоятельно;
- в периоде пубертата;
- начальный период развития сексуальных отношений;
- детородный возраст и период беременности;
- период возрастной перестройки биологических функций (климакс).
Основной спусковой механизм, для агрессивных воспалительных реакций в различных тканевых слоях моче-пузырной оболочки – снижение иммунитета на фоне сопутствующих патологий:
- Заболеваний эндокринного характера.
- Хронических почечных патологий.
- Серьезных урологических нарушений.
К примеру, гранулезный цистит у ребенка (начальная стадия), вполне способен развиваться на фоне поллакиурии (частые мочеиспускания) различной этиологии, императивного недержания урины (неконтролируемое мочеиспускание), на фоне различных сочетаний урологических нарушений с энурезом, и на фоне нейрогенной дисфункции МП.
Способствуют проявлению патологического процесса:
- частые переохлаждения организма;
- недостаточная гигиена;
- определенная группа, самостоятельно назначенных лекарственных средств.
Признаки заболевания
В самом начале воспалительных реакций в различных слоях моче-пузырной оболочки, когда влияние бактериальных токсинов и продуктов распада воспаленных тканей вызывают клеточную инфильтрацию с преобладающими признаками отечности, происходит сильный раздражающий рефлекс интерорецепторов в различных тканях и сосудах мочевого резервуара.
Происходит постоянный раздражающий эффект в их рецепторах, что провоцирует непрерывную передачу импульсов в ЦНС, создавая для моче-пузырного органа стрессовую ситуацию, приводящую к дисфункции детрузора, проявляясь у пациентов:
- частыми позывами к мочеиспусканию;
- болью при мочеиспускании;
- дискомфортом, вызванным повышенным внутрипузырным давлением.
Острый воспалительный процесс сопровождается:
- Лихорадочным состоянием и ознобом.
- Слабостью и изменением консистенции урины.
- Острой болезненностью внизу живота и поясничной зоне.
Длительная, хроническая клиника гранулярного цистита характеризуется:
- низкой максимальной скоростью выхода урины;
- значительно удлиненным временем мочеиспускания;
- чувством неполного выхода мочи из мочевого резервуара;
- геморрагическими признаками – кровь в моче.
Гранулированный цистит – опасная патология. Хроническое течение воспалительных процессов в моче-пузырном резервуаре, распространившись на предпузырную и интрамуральную ткань мочеточников, может привести к их морфологическим изменениям и проявиться нежелательным осложнением в виде признаков ПМР (пузырно-мочеточниковый рефлюкс), развитием пиелонефрита, обширной гематурией, полной несостоятельности почечных функций.

Методики диагностики
Обследование начинается с физикальной диагностики – осмотра, выявления патологий в анамнезе, уточнения патологической симптоматики.
Назначаются стандартные анализы мочи и крови – общий развернутый и бактериальный. Более детальное обследование назначается после УЗИ обследования органов мочевой и половой системы. При выяснении характера воспалительного процесса назначается комплекс уродинамических обследований.
Особое внимание уделяется:
- урофлоуметрическому обследованию, отражающему всю динамику мочеиспускательного процесса;
- цистометрии, регистрирующей функциональные изменения моче-пузырного резервуара (средне-функциональный объем, эластичность, выраженность рефлективности);
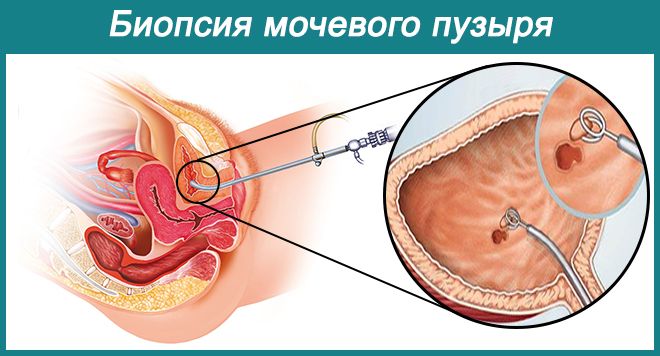
- биопсии – световая микроскопия полученного биоптата (гранул слизистой), подтверждения хронического воспалительного процесса, выявляет наличие в тканях лимфоплазмоцитарной инфильтрации, что является подтверждением предположительного диагноза.
Лечебная терапия
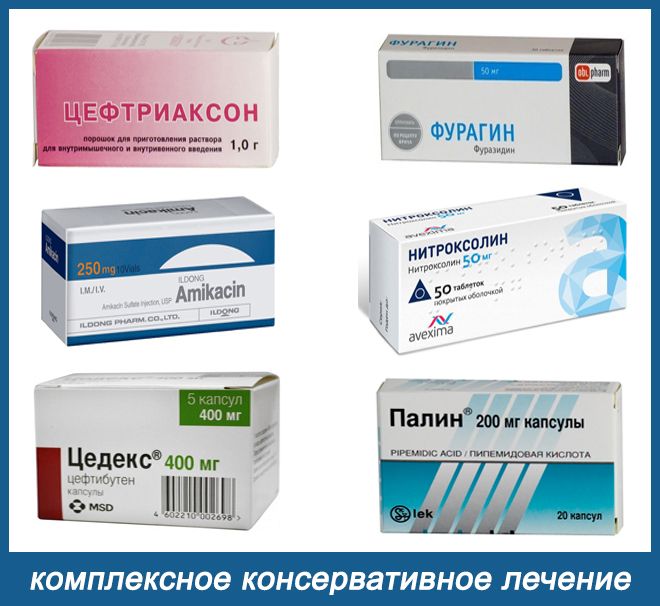
Из всех разновидностей хронического цистита, наиболее труден в лечении – грануляционный цистит, особенно, если его развитие идет на фоне нейрогенных нарушений МП. Но в любых случаях, эта разновидность воспалительного поражения моче-пузырных тканей, требует комплексного консервативного лечения.
По показаниям, назначаются препараты уроантисептиков и системных антибиотиков – «Цефтриаксон», «Амикацин», «Цедекс», «Палин», «Нитроксолин» и т. д, в сочетании с препаратами антисептиков – «Фурадонина» или «Фурагина».
Чтобы предотвратить скопление урины в зернистых ямках моче-пузырной оболочки и развитие в ней инфекции, назначаются препараты фитотерапии – «Канефрон Н», отвары на полевом хвоще, толокнянки, почечный чай. Их действие направлено на образование частых актов мочеиспускания (диуреза), что способствует вымыванию патогенов из полости пузыря, и предотвращает их ретроградное продвижение с мочой в почки.
Рекомендуется: местное применение тепла на моче-пузырную область, исключение из рациона питания острых и раздражающих блюд.
В курс комплексного лечения могут быть включены внутрипузырные инстилляции и сеансы физиотерапии (по индивидуальным показаниям). Курс терапии – не менее 21 дня.
По статистике ряда исследований, проведенных за последние годы. Доказано, что комплексная терапия по показателям клинико-уродинамической диагностики не дает желаемого эффекта и в большинстве эпизодах выздоровление ложное (кажущееся). Купирование симптоматики дисфункции процессов мочеиспускания, совсем не означает функциональное восстановление МП.
У многих пациентов нестабильность мышечных тканей пузыря сохраняется, хотя выраженность патологии снижается.
Под влиянием различных методик лечения, заболевание принимает скрытое течение и в любой момент может рецидивировать. В результате клинических исследований, предложена схема альтернативного лечения:
- «Везикар» + парафиновые, грязевые или нафталановые аппликации.
- «Ацеклидин» + «Цитохром», «Рибофлавинфосфат» или «Флавин».
- Метаболическая терапия «Пантогам».
- Препараты для форсирования мочеиспусканий.
- Электра и циклическая стимуляция запирательного клапана ануса (сфинктера) и уретро-везикального сегмента.
- Ультразвуковые процедуры на область мочевого пузыря.
Естественно, предложенное лечение не может быть панацеей во всех случаях. Протокол лечения, схема медикаментозной терапии и ее продолжительность подбираются врачом индивидуально для каждого конкретного пациента. Только правильный диагноз и верно подобранное лечение смогут предотвратить рецидивы и полностью устранить патологию.
Читайте далее: